علائم اختلالات زیر ممکن است با علائم بیماری هیرشپرونگ (Hirschsprung disease) مشابه باشد. مقایسه این علائم در تشخیص این بیماری ها از هم می تواند موثر واقع شود:
انسداد مزمن کاذب روده (CIP) یک اختلال گوارش نادر است که با ناهنجاری هایی مشخص میشود که بر انقباض های عضلانی غیر ارادی هماهنگ روده که به آن حرکات کرمی روده گفته می شود، تاثیر میگذارد. حرکات کرمی مانند روده باعث حرکت کردن غذا و مواد زاید در روده و دفع مواد زاید از روده میشود که این کار با عصب ها، سلول های ضربان ساز و هورمون ها کنترل می شود. انسداد کاذب روده معمولا ناشی از ناهنجاری هایی است که بر عضله ها یا عصب هایی تاثیر میگذارد که در حرکات کرمی مانند روده، دخیل هستند. در نتیجه، حرکات کرمی روده تغییر کرده و ناکارآمد می شود. علائم این بیماری مشابه علائمی است که در اثر انسداد مکانیکی روده اتفاق می افتد. انسداد مکانیکی به هر چیزی که به صورت فیزیکی مسیر عبور غذا و مواد دیگر در دستگاه گوارش را مسدود نماید (مانند تومور) گفته می شود. در افرادی که انسداد کاذب روده دارند، هیچ علائم فیزیکی از انسداد روده دیده نمی شود به همین علت، کلمه کاذب در مورد آن به کار می رود.
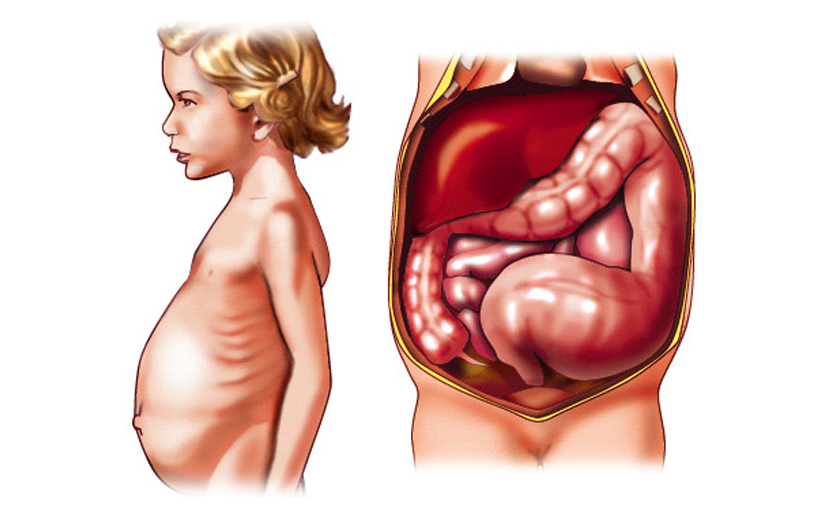
علائم متداول این وضعیت حالت تهوع، استفراغ، دل درد، ورم شکم و یبوست است. در نهایت نیازهای تغذیه ای بدن بیمار براورده نمیشود در نتیجه کاهش وزن ناخواسته و سوء تغذیه نیز اتفاق می افتد. انسداد کاذب مزمن روده میتواند جدی و حتی مرگبار باشد.
در دوره نوزادی، چند مشکل پزشکی دیگر نیز میتوانند علائمی مشابه بیماری هیرشپرونگ ایجاد کنند. این بیماریها عبارتند از تنگی روده که باعث انسداد روده میشود، سندرم پلاگ مکونیوم که وضعیتی گذرا است، انسداد مکونیوم (وضعیتی که اغلب در فیبروز کیستیک روی میدهد و در آن مکونیوم (اولین ماده دفعی نوزاد) در روده کودک بیش از حد طبیعی چسبنده و غلیظ است در نتیجه موجب انسداد روده میشود، تنگی بخشی از روده کوچک که به آن ایلئوم می گویند. گاهی اوقات انتروکولیت نکروز دهنده ممکن است باعث علائمی مشابه بیماری هیرشپرونگ شود.
تشخیص بیماری هیرشپرونگ
در ابتدا تشخیص این بیماری بر اساس معاینه فیزیکی می باشد که پزشک را به هیرشپرونگ مشکوک میکند. سابقه پزشکی کامل بیمار و سابقه بیماریهای خانوادگی او دریافت میشود. علائم مشخصه بیماری بررسی شده و آزمایشهایی به عمل می آید. بیشتر بیماران (95 تا 90 درصد) در اوایل نوزادی تشخیص داده میشود. اولین نشانه این بیماری معمولا عدم توانایی دفع اولین مدفوع (مکونیوم) است. آزمایشهای تشخیصی که برای بیماری هیرشپرونگ ترجیح داده میشود، نمونه برداری مکشی از راست روده است. در نمونه برداری، طی یک عمل جراحی برش کوچکی از بافت بخش مورد نظر از روده برداشته میشود تا در زیر میکروسکوپ بررسی شود. عدم وجود سلولهای گانگلیون، بیماری هیرشپرونگ را تایید میکند.
آزمایشهای دیگری که برای تشخیص این بیماری ممکن است استفاده شود عبارت است از عکس پرتوی ایکس از شکم که انسداد روده را آشکار میکند، مانومتری مقعد – راست روده که در آن از حسگرهای فشار و بالنهای کوچکی استفاده میشود وتا سلامت و عملکرد راست روده ارزیابی شود و تنقیه باریوم که در آن از یک عامل ایجاد تمایز یا ماده حاجب در راست روده استفاده میشود. ماده حاجب، ماده ای است که برای مشخص تر کردن ساختار یا بخشی از بدن در عکس پرتوی ایکس، به کار میرود. پس از استفاده از ماده حاجب در راست روده، عکس پرتوی ایکس گرفته میشود تا سلامت و عملکرد روده ها ارزیابی شود.
هنگامی که ناهنجاری های دیگری علاوه بر بیماری هیرشپرونگ وجود داشته باشد، این امکان وجود دارد که بیماری به علت ناهنجاری کروموزومی یا یک سندرم ژنتیکی رخ داده باشد. افرادی که چند ناهنجاری دارند باید توسط متخصص ژنتیک ارزیابی شوند.
درمان بیماری هیرشپرونگ
تقریبا در همه موارد برای درمان این بیماری نیاز به عمل جراحی برای برداشتن بخشی از روده و یا راست روده که فاقد عصب گانگلیون است، وجود دارد. پس از برداشتن این بخش از روده، دو بخش سالم آن به هم متصل میشوند. سه روش جراحی استاندارد برای اصلاح این مشکل طراحی شده است. انتخاب نوع روش بستگی به تخصص و آموزش متخصص و شرایط بیمار دارد.
در هر سه روش بخش بیمار روده برداشته شده و دو سر بخش سالم به هم متصل میشوند. در حال حاضر بیشتر رویکردهای جراحی یک مرحله ای هستند.
اگر کودکی نارس متولد شود، وزن کمی در بدو تولد داشته باشد یا خیلی بیمار است ممکن است نظر جراح بر این باشد که روش چند مرحله ای برای کودک، مطمئن تر است. اولیم مرحله جراحی، کولوستومی موقتی است که در آن سر سالم روده (بالا دست روده بیمار) به سطح شکم آورده شده و منفذی در این بخش ایجاد میشود تا از طریق آن، محتوای روده وارد کیسه مخصوصی در خارج از بدن شود و به این ترتیب مواد زاید دفع شوند. پس از مدتی، مرحله دوم جراحی انجام میشود که در طی آن سوراخ ایجاد شده در شکم، بسته میشود. بیشتر کودکانی که این بیماری را دارند نیازی به کولستومی یا ایلئوستومی ندارند.
بر اساس گزارشات پزشکی، بیشتر کودکان پس از عمل جراحی موفق، کیفیت زندگی خوبی دارند. برخی کودکان ممکن است پس از جراحی نیاز به مدیریت وضعیت روده داشته باشند. در موارد نادر برخی کودکان ممکن است نیاز به جراحی اصلاحی یا مجدد داشته باشند. گاهی مشاوره ژنتیک نیز میتواند سودمند باشد.